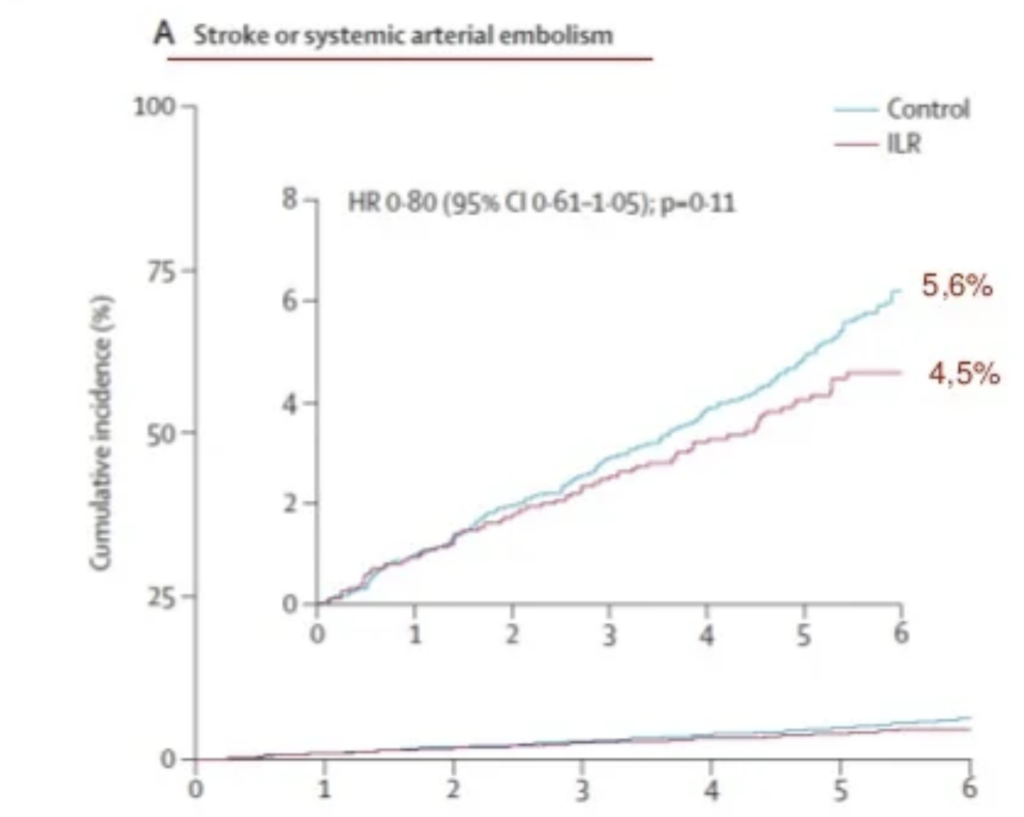
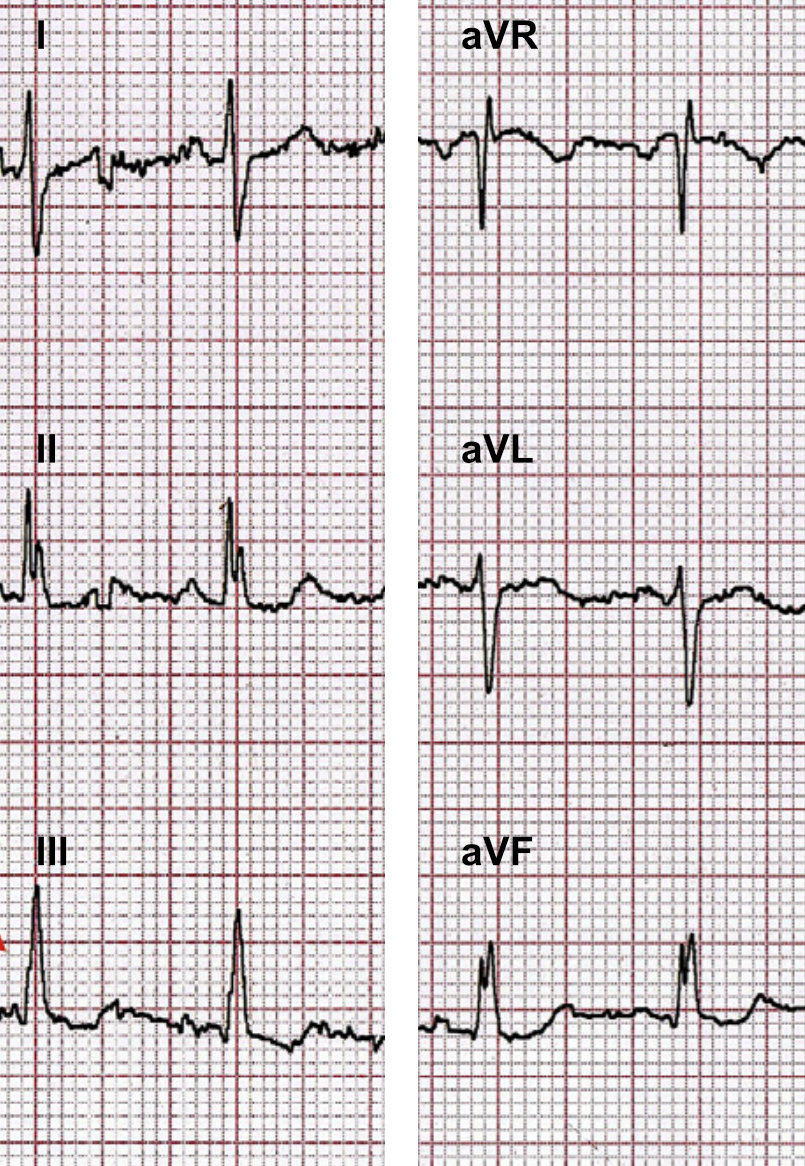
Beispiel
ESC-Leitlinie 2019
AV-Dissoziation
QRS-Dauer
QRS-Achse (’no man’s land‘)
Konkordanz in den BWA
RSB-Morphologie
LSB-Morphologie
Wellens-Kriterien
Brugada-Algorithmus
Vereckei-/aVR-Algorithmus
RWPT Kriterium
Therapie
Im Folgenden geht es um regelmäßige Tachykardien, also entweder VT (ca. 80 %) oder SVT mit Schenkelblock (ca. 15 %) bzw. antegrader Leitung über eine akzessorische Bahn (ca. 5%). Bei deutlich unregelmäßigen Breitkomplextachykardien ist von Vorhofflimmern, -flattern oder einer Vorhoftachkardie mit AV-Block auszugehen.
In den letzten 50 Jahren sind diverse EKG-Kriterien und Algorithmen zur Differenzierung VT vs. SVT identifiziert und publiziert worden. Sie alle teilen das Schicksal einer sehr hohen Treffsicherheit in den jeweiligen Erstpublikationen, aber merklich geringerer diagnostischer Genauigkeit so etwa in der Größenordnung von 70-80 % bei späteren Vergleichen an anderen Kollektiven (Vereckei A 2014).
„Breitkomplextachykardie“ weiterlesen